先天免疫3-發炎
一般狀況提到的發炎反應為急性發炎,也是本篇集中整理的部分。
急性發炎,為了清除外來病原,啟動的局部性先天防禦機制,會有患部紅熱腫痛的現象,通常持續時間從數分鐘至數小時、數天不等。
Q:什麼是慢性發炎?
A:若急性發炎無法在短期內清除病原,為了避免發炎反應繼續殃及自身細胞,轉為反應較為溫和的發炎反應(長期抗戰,趨向共存)。
流程
局部反應,血管改變
若有開放性傷口、病原體藉此入侵,上皮細胞、肥大細胞、駐留組織的巨噬細胞、血小板、補體等陸續回應,釋出各種細胞激素(cytokine),招募白血球聚集,提升免疫規模,造成紅熱、腫、痛。
上皮細胞、白血球等釋出發炎訊號IL-1β(烽火點燃)
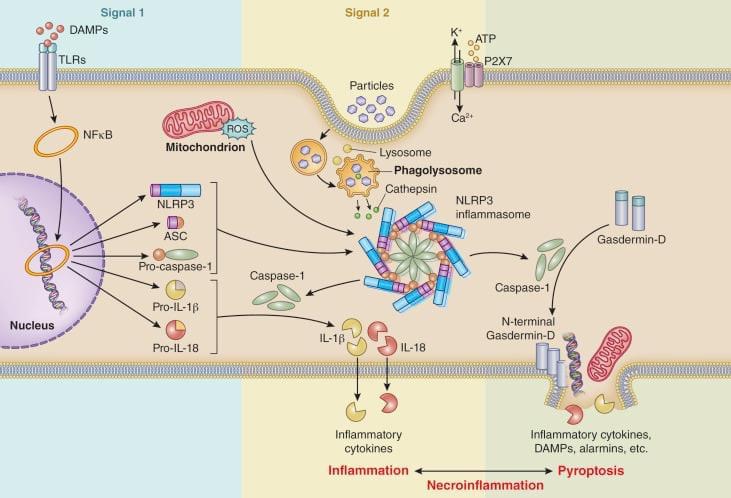
Signal1: PAMPs/DAMPs活化PRRs(如TLR),藉NF-κB路徑產生促炎相關物質。
Signal2: ROS、DAMP(如MSU)等促使發炎小體組裝。IL-1β、IL-18、GSDMD等經發炎小體活化,GSDMD在PM上圍孔,可快速釋放IL-1β、IL-18等,引起周遭細胞發炎。

吞噬細胞、APC受細胞激素召集,血小板、成纖維細胞抵達
2-1. 血小板活化凝血機制,藉此堵住破口,成纖維細胞同時進行修復。破口的堵住與修復也可阻止病原體繼續入侵與擴張,將感染災區控制在局部。
2-2. 白血球(如嗜中性球)受趨化素招募,感染組織附近微血管表現較多黏附分子,受招募的白血球會因黏附分子而先邊緣化,接著在微血管內皮滾動至感染處,接著變形從內皮細胞間穿出。
大戰過後清理現場
免疫系統與病原體間的爾虞我詐,好比大戰方酣。刀光劍影過後,若病原量減少,細胞激素隨之下調,發炎反應會逐漸冷卻。巨噬細胞M2數量增加,發揮善後功能,除了清理現場,並促使傷口周圍組織修復。
參與成員和功用
嗜中性球
從骨髓最快到達感染處,可吞噬病原體、脫顆粒釋出過氧化物攻擊、NET(Neutrophil Extracellular Trap)。壽命極短。
樹突細胞
吞噬病原並回引流淋巴結進行抗原呈現。在APC中是抗原呈現能力最為突出的,也是啟動適應性免疫的關鍵。
巨噬細胞
血管中的單核球進入組織後會分化成巨噬細胞,具有極化現象(分化成促炎M1/抗炎M2)。
發炎早期:M1吞噬、釋放促炎細胞激素 (IL-1β、IL-6、TNF-α),進行局部抗原呈現;
後期:M2釋放抗炎細胞激素 (IL-4、IL-10)、降低免疫規模,誘使纖維母細胞分化修補傷口。
自然殺手細胞(NK)
數量偏少,平常四處巡邏,毒殺異常細胞,發炎時會參與協助,釋IFN-γ活化巨噬細胞等。
除此之外,自然抗體試著進行中和與調理。補體活化,除釋出C3b、C5b調理,釋出C3a、C5a進行趨化致炎,還能形成MAC(膜攻擊複合體)造成目標細胞膜裂解。
紅熱腫痛原因
| 感覺 | 原因 |
|---|---|
| 紅 | 血管平滑肌放鬆、局部微血管擴張,因此充血泛紅。 |
| 腫 | 微血管通透性增加,組織液累積。 |
| 熱 | 因局部微血管充血發熱。 |
| 痛 | 舒緩肽使痛覺閾值降低。 |
Claire2004(2022/02/13)